Un projet anticipé des soins pour les patient·e·s
C’est un pas en direction de l’autodétermination des patient·e·s ! Ce PAS, «Projet anticipé des soins», est testé dans le réseau interdisciplinaire de Lausanne. Quels sont ses concepts de base, ses objectifs et ses étapes ?
Par Lila Devaux, cheffe de projet, Réseau Santé Région Lausanne
Soutenir l’autodétermination des patients est un enjeu du système de santé. Deux projets du Réseau Santé Région Lausanne [1] visent cet objectif. Ils cherchent une amélioration de l’accès aux soins et une coordination renforcée entre une centaine d’acteurs de la santé (hôpitaux, soins à domicile, médecins, établissements médicaux-sociaux, associations) et soixante-trois communes du Grand Lausanne. Un projet a pour but l’implantation d’un «Plan de crise conjoint» en direction des personnes atteintes de troubles psychiques [2]. L’autre est présenté ici et s’intitule «Projet anticipé des soins». Il se déploie en direction des patients atteints de maladies chroniques dégénératives.
L’enquête sur les soins palliatifs 2017 de l’Office fédéral de la santé publique [3] indique que 9% des personnes vivant dans nos régions francophones ont rédigé des Directives anticipées (DA). Or, d’après l’Institut universitaire de médecine sociale et préventive [4], la population âgée à domicile a un «intérêt marqué pour les dispositions du droit de protection de l’adulte». Il indique également «le besoin d’une communication par étapes afin de susciter un processus de maturation». Ce processus de communication et la qualité de la relation entre le patient et les professionnels sont la base d’une prise de décision libre et éclairée. Celle-ci évolue progressivement depuis les années 90. Elle est passée du modèle paternaliste à celui centré sur le patient pour, actuellement, s’orienter vers le partenariat. Toutefois, ce partenariat est encore à soutenir [5] et même à enrichir par l’intégration des proches.
Du fait de ce contexte, le Projet anticipé des soins [6] lancé en janvier 2018 vise à:
- Anticiper les conséquences prévisibles d’une maladie en soutenant l’autodétermination des patients dans le cadre de leur projet de soin et en cas d’incapacité de discernement.
- Partager, entre les acteurs du système de santé, une manière de faire et des outils.
Trois étapes sont prévues :
- Dresser un état des lieux pour connaître les éléments incontournables à la création de ce projet : concepts existants, pratiques actuelles et visions futures (faite).
- Concevoir et tester le projet (en cours).
- Déployer le projet auprès des membres du réseau (à venir).
Deux concepts comme base de réflexion
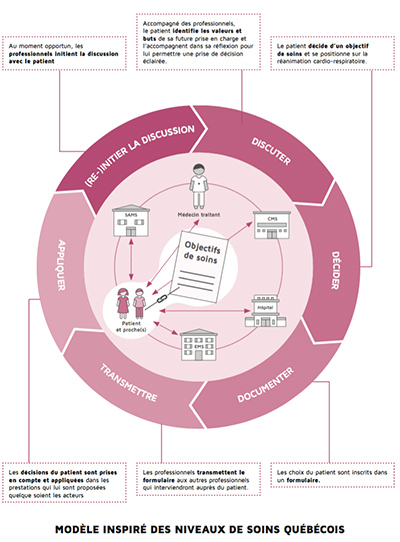
Différents concepts indiquent l’importance de la communication entre patients et professionnels afin de faciliter le partenariat et la prise de décision éclairée. L’Advance Care Planning [7] et les niveaux de soins québécois en sont des exemples. Grâce à un processus de communication dynamique initié par un professionnel, ces modèles permettent aux patients ayant leur capacité de discernement d’identifier leurs besoins, de réfléchir sur les conséquences d’une maladie, de clarifier ce qui donne du sens à leur prise en charge. Ces discussions abordent les préoccupations physiques, psychologiques, sociales et spirituelles. Elles font ressortir les préférences des patients en matière de soins.
Dans le cadre des niveaux de soins, ces préférences sont exprimées par l’intermédiaire d’objectifs de soins :
- A : Prolonger la vie par tous les soins nécessaires
- B : Prolonger la vie par des soins limités
- C : Assurer le confort prioritairement à prolonger la vie
- D : Assurer le confort uniquement sans viser à prolonger la vie
Ces objectifs, connus par l’ensemble des professionnels, servent de guide en permettant d’ajuster leur prise en charge aux volontés du patient.
L’état des lieux concernant les pratiques actuelles en lien avec les Directives anticipées et l’intégration des patients dans la définition des objectifs de leur prise en charge (questionnaires) et dans la vision future du projet anticipé de soins (entretiens), conduite auprès des membres et partenaires du réseau a permis d’identifier les éléments incontournables pour construire le projet.
L’état des lieux des pratiques actuelles
Du côté des soins à domicile, les professionnels encouragent leur client à la rédaction des DA. Pour eux, l’accompagnement à la rédaction est toutefois contraint par un sentiment de manque de compétences et de possibilité de facturation du temps pris pour ce sujet. Lors de l’application des directives, la principale difficulté surgit ainsi dans le manque d’information sur la situation.
De leur côté, les médecins interviennent en majorité pour encourager et accompagner leurs patients à la rédaction des DA. Un manque de temps et un sentiment de manque de compétences sont à nouveau cités comme les principales difficultés rencontrées. L’application des directives est ainsi limitée par la non-connaissance de l’existence du document en lien avec tel ou tel patient.
Quant aux hôpitaux et cliniques, ils interviennent généralement dans l’application des directives. Ils confirment que l’accompagnement à la rédaction est freiné par un sentiment de manque de compétences et l’application des DA par leur mauvaise accessibilité et la non-connaissance de leur présence.
Les établissements médico-sociaux, les institutions socio-éducatives et les établissements psycho-sociaux assurent principalement la transmission d’information avec les autres structures. Là encore, l’accompagnement à la rédaction est freiné par un manque de temps et l’application des DA par le fait que les formulations des souhaits ne sont pas assez claires.
D’après les répondants, le peu de recours à la rédaction de directives au sein de la population serait principalement expliqué par la non-connaissance de cet outil, le souhait de ne pas vouloir en rédiger et la difficulté de se projeter et d’anticiper sa fin de vie. La nécessité d’accompagner les personnes dans cette réflexion fait consensus.
Les professionnels intègrent les patients à la définition des orientations de leur prise en charge lors d’une aggravation de l’état de santé et lors de l’initiation de la prise en charge. Il ressort que ce sujet devrait apparaitre plus précocement dans le parcours de santé afin d’anticiper les évolutions de l’état de santé. Les infirmiers et les médecins sont les principaux intervenants. Les compétences relationnelles et le lien de confiance établi avec le patient sont les facteurs primordiaux permettant de les choisir comme interlocuteurs privilégiés.
Les souhaits de nouvelles pratiques
Lors des entretiens, des exemples de processus et d’objectif de soins (niveaux de soins québécois ou dispositif de l’Hôpital de Zurich) ont été présentés afin de baser les échanges sur des éléments concrets. Les acteurs principaux, pour l’initiation, la discussion et la détermination seraient les médecins et les soins à domicile. Les hôpitaux et cliniques interviendraient davantage dans l’application et la transmission d’information. Les EMS et autres institutions se situeraient au niveau de l’application et de la transmission d’information. Il y a une volonté de travailler sur la complémentarité des métiers d’infirmier et de médecin.
L’intérêt d’avoir des objectifs de soins permettant d’orienter la prise en charge en contexte de maladie grave et de fin de vie du patient et également en cas d’urgence et d’incapacité de discernement est confirmé. Toutefois, certains termes, comme «soins limités» ou «confort» ont été relevés comme trop imprécis. Les professionnels ont besoin de connaitre ce que ces termes impliquent pour la personne et son parcours de soins.
Concernant la mise en œuvre du processus d’accompagnement des patients, deux visions sont apparues : la constitution d’une équipe mobile de professionnels formés pouvant intervenir sur plusieurs structures, ou l’acquisition de nouvelles compétences spécifiques par certains professionnels au sein de chacune des structures.
Les nouveaux axes du concept
Cet état des lieux a permis de définir les contours du concept du Projet anticipé des soins. Mis en place en direction de patients atteints de maladie chronique dégénérative, il vise à permettre l’expression des valeurs et volontés du patient sous la forme d’objectifs de soins grâce à un processus de communication entre le patient ou son représentant et les professionnels de la santé. Ces volontés guident les futurs projets de soins et la prise de décision en cas d’incapacité de discernement du patient. Il en résulte de nouveaux axes de construction du concept.
Un clic sur l’image pour télécharger la page pdf
- Affiner le processus de communication au niveau des objectifs de chaque étape, responsabilités et compétences nécessaires en prenant en compte les complémentarités entre le métier infirmier (voire les assistants sociaux et ergothérapeutes) et celui de médecin et en affinant le rôle des proches.
- Affiner les objectifs de soins, en prenant en compte la nécessité d’avoir des objectifs partagés par les acteurs du système de santé, d’éviter des termes trop généraux, ou tout au moins de permettre leur précision pour chacune des situations.
- Constituer un formulaire permettant d’indiquer les éléments incontournables de la discussion et l’objectif de soins retenu. L’ancrage juridique de ce formulaire sera ensuite étudié afin de savoir quelle force légale il pourrait avoir.
Les deux visions de la mise en œuvre (équipe mobile ou professionnels dans chaque structure) seront étudiées afin de dégager les inconvénients, avantages et impacts avant de s’orienter vers l’une ou l’autre.
Des compétences spécifiques et du temps
Il ressort de cet état des lieux la nécessité d’avoir des professionnels formés et avec des compétences spécifiques. Des formations seront créées et/ou articulées avec celles déjà existantes sur le sujet.
Une communication en direction du grand public sera aussi mise en place pour faciliter l’adhésion à une démarche de Projet anticipé des soins par les publics concernés.
Des points de vigilance sont identifiés et pris en compte lors de la conception:
- Le financement de ce temps d’accompagnement actuellement peu valorisé et formalisé
- La transmission des informations en l’absence de dossier électronique du patient partagé entre diverses structures
- Les littéracies en santé
Favoriser l’autodétermination, anticiper la prise de décision et limiter les «urgences décisionnelles», faciliter la coordination, améliorer la communication entre le patient, ses proches et ses soignants, réduire les coûts en évitant des actes inutiles car non désirés, sont autant d’effets que ce projet souhaite atteindre.
[1] Site internet du Réseau Santé Région Lausanne. Rapport sur la phase 1, 51 pages, septembre 2018, en format pdf
[2] Ce projet est présenté dans l’article de Pascale Ferrari, Caroline Suter, Mathilde Chinet, Laura Elena Raileanu, «Un plan de crise conjoint pour les patient·e·s», REISO, Revue d'information sociale, mis en ligne le 21 novembre 2018.
[3] Bureau BASS, Office fédéral de la santé publique (2017), enquête auprès de la population sur les soins palliatifs.
[4] Cattagni Kleiner A, Santos-Eggimann B, Seematter-Bagnoud L, (2016), Directives anticipées, représentant thérapeutique et mandat pour cause d'inaptitude : connaissance, utilisation et perception chez les personnes âgées. Lausanne, Institut universitaire de médecine sociale et préventive.
[5] Schaad B, Dr Bourquin C, Prs Panese F et Stiefel F, (2017), Patients : sujets avant d’être partenaires.
[7] European Association for Palliative Care (2017), Definition and recommendations for advance care planning : an international consensus supported by the European Association for Palliative Care.
Votre avis nous intéresse
Comment citer cet article ?
Lila Devaux, «Un projet anticipé des soins pour les patient·e·s», REISO, Revue d'information sociale, mis en ligne le 19 novembre 2018, https://www.reiso.org/document/3730