Pour réunir les savoirs
et les expériences en Suisse romande
S'abonner à REISO
Les thèmes
-
© Eric Roset
-
© Moodboard / Fotolia
-
© Izabela Habur / iStock
-
© Fatihhoca / iStock
Les annonces du réseau
L'affiche de la semaine
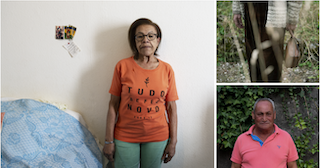
Jusqu’au 24 octobre, la HETS Fribourg propose une exposition et diverses activités sur les inégalités à l’âge de la retraite entre personnes issues de la migration et nées en Suisse.













